Forstå hvad Health Literacy er – og hvorfor det er vigtigt for vores sundhed at forbedre den
Health literacy. Det er ikke det mest mundrette ord, men et ord der i stigende grad bliver brugt internationalt som en vigtig del af menneskers egen mulighed for at forebygge sygdom og fremme sundhed. Herhjemme er vi gennem de senere år også blevet mere bekendte med begrebet og har derfor fået vores egen danske oversættelse; nemlig sundhedskompetence. Ordet betyder det samme, og det har stadig lige så stor betydning for det enkelte individs sundhed.
I Danmark er social ulighed i sundhed nemlig et stort problem, og det ses inden for mange sundheds- og sygdomsområder. Ifølge WHO kan social ulighed i sundhed forklares gennem en række sociale faktorer såsom fattigdom, uddannelse, social eksklusion og tilknytning til arbejdsmarkedet. Men hvad der også har indflydelse på befolkningens sundhedstilstand er borgernes sundhedskompetence. Derfor har WHO gennem det seneste årti øget sit fokus på health literacy, og på hvad vi som samfund kan gøre for at skabe mindre ulighed i sundhed
Hvad er sundhedskompetence?
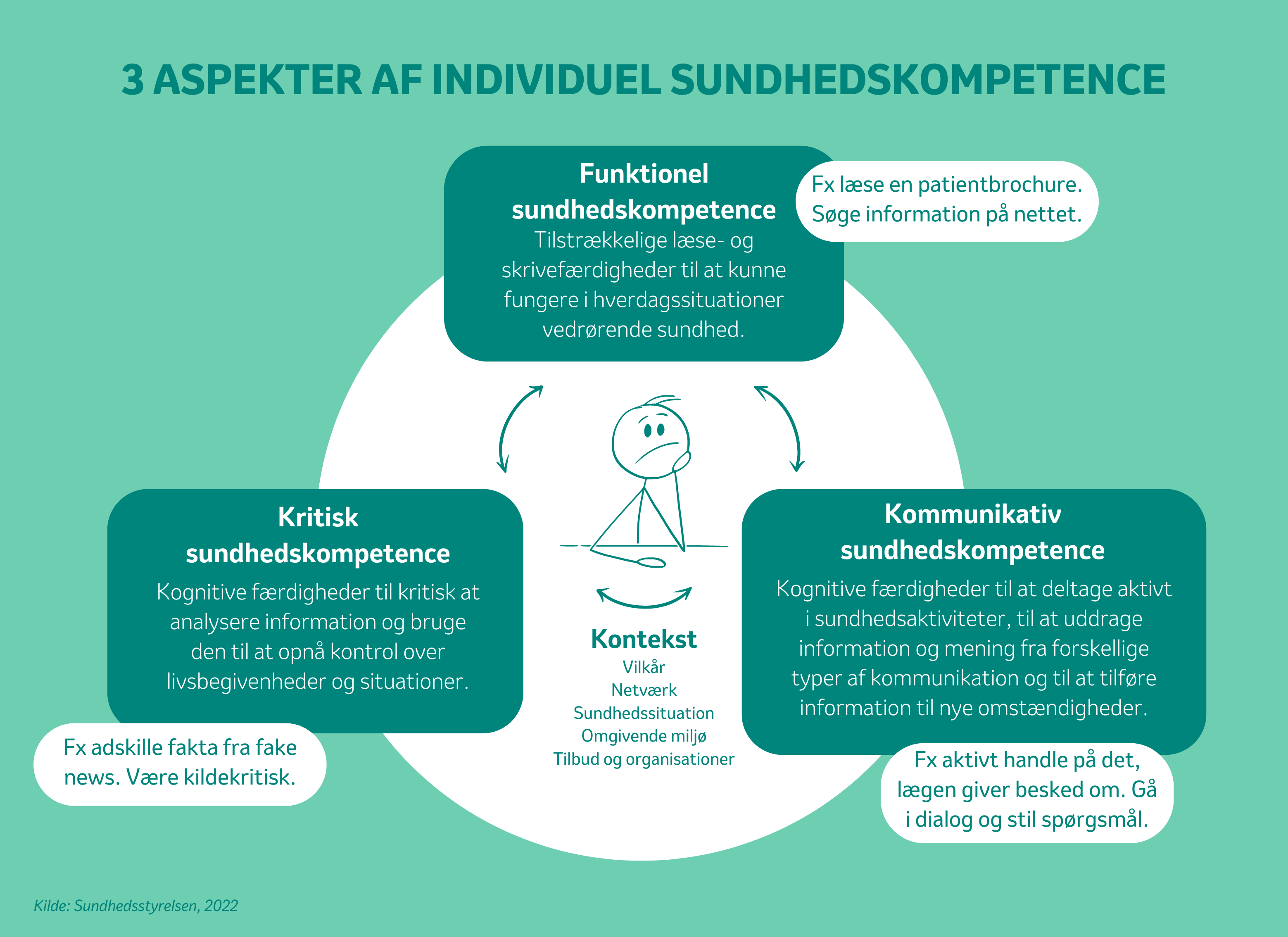
Sundhedskompetence – eller health literacy – er individers evne til at tilegne sig og anvende viden om sundhed. Sundhedskompetence handler ikke kun om, at man for eksempel kan læse og forstå en patientbrochure, men i ligeså høj grad, at man kan researche på sundhed, betjene digitale sundhedsservices, gennemskue informationer leveret af sundhedsfaglige og samtidig kan bruge det hele effektivt til at tage gode sundhedsmæssige beslutninger for sig selv og andre.

Har man en høj sundhedskompetence, altså gode evner til at tilgå, forstå og handle på sundhedsinformationer, har man bedre muligheder for at navigere i forebyggelses- og sundhedssystemet og bedre handleevne i forhold til egen sundhed. I Europa, som huser cirka 10% af verdens befolkning, men står for cirka 25% af alle kræfttilfælde, kan sundhedskompetence for eksempel spille en væsentlig rolle i forhold til at tackle forebyggelige kræftformer.
Samlet set kan man tale om, at den individuelles sundhedskompetence består af tre aspekter: funktionel sundhedskompetence, kommunikativ sundhedskompetence og kritisk sundhedskompetence.
Et problem, der er langt mere udbredt end som så
I takt med at sundhedssystemer verden over er blevet mere komplekse, er kravene til patienternes involvering også blevet større – og sundhedskompetence er derfor mere aktuelt end nogensinde.
I Danmark har vores digitalisering af sundhedsvæsenet, herunder f.eks. indførelsen af NemID, e-Boks, sundhed.dk, borger.dk mv, udfordret en stor gruppe danskere. En rapport fra den juridiske tænketank Justitia peger på, at hele 20-25% af befolkningen kæmper med at bruge de nuværende digitale velfærdssystemer. De digitalt udsatte danskere er ældre, socialt udsatte, borgere med handikap og kognitive udfordringer samt ordblinde. Overvejende de samme mennesker, som har udfordringer relateret til sundhedskompetence.
I Sundhedsstyrelsens seneste rapport om sundhedskompetence peger de på en række undersøgelser, der viser, at en stor andel af danskere faktisk har lav sundhedskompetence, hvilket kan skabe mere alvorlige problemer på lang sigt. Bl.a. viser en undersøgelse udført blandt 30.000 danskere, at mellem 8-20% havde udfordringer med nogle aspekter af sundhedskompetence. Større var problemet hos særlige målgrupper, såsom personer med mulitisygdom, hvor 40-50% havde udfordringer med det. I et andet studie udført på knap 16.000 danskere havde godt 8% utilstrækkelig sundhedskompetence (laveste niveau) og 31% havde problematisk sundhedskompetence (næstlaveste niveau) ud af fire niveauer.
Der er derfor masser af plads til forbedring og et stort behov for, at vi som samfund øver os i at imødekomme sundhedskompetence på alle niveauer, så flere mennesker kan handle på egen sundhed. Dét er vigtigt, idet flere undersøgelser forbinder lav sundhedskompetence med højere sundhedsomkostninger og dårligere helbredsresultater for den enkelte.

Hvad kan vi gøre for at forbedre vores sundhedskompetence?
Men hvad kan vi så gøre for at forbedre vores sundhedskompetence? Udover at vi som samfund kan indrette vores systemer og vores informationsmateriale, så det passer til alle niveauer af sundhedskompetence, kan sundhedsfaglige og individet selv naturligvis spille vigtige roller.
Sundhedsfaglige, hvad end det er praktiserende læge, behandlende læge, sygeplejerske eller apoteker, kan spille en afgørende rolle for patienters sundhedskompetence ved at være behjælpelig med at navigere i sundhedssystemer- og informationer gennem klar kommunikation. Første skridt som sundhedsprofessionel er naturligvis at anerkende og forstå, at forskellige mennesker har forskellige niveauer af sundhedskompetence.
Allerede tilbage i 2018 tilkendegav 59% af sygehuslægerne, at patienter med lav sundhedskompetence ville få mere nytte af behandlingen, hvis tilbuddene blev tilrettelagt på en anden måde. Man ved nemlig, at borgere med specifikke sociale, kognitive eller fysiske handikap oftere oplever at have utiltrækkelig sundhedskompetence, og de har derfor et særlig udtalt behov for at blive imødekommet og støttet. Derfor foreslår Sundhedsstyrelsen i sin rapport fra 2022, at organistioner og sundhedsprofessionelle skal arbejde systematisk med sundhedskompetence. Det kan nemlig bidrage til at levere sundhedsydelser på en måde, så flertallet i befolkningen har tilstrækkelig sundhedskompetence til at tilgå og få udbytte af dem.
Desværre viser det sig også, at begrænset sundhedskompetence ofte er forbundet med skam, og personer med begrænset sundhedskompetence kan derfor forsøge at dække over deres manglende evner, hvilket gør det svært for sundhedspersonalet at vurdere patienten og tilpasse kommunikationen derefter.
Som sundhedsfaglig kan følgende råd være behjælpelige:
- Sæt tempoet ned og lyt til patientens historie
- Brug dagligdags sprog
- Brug billeder og historier til at illustrere pointer
- Gentag instruktioner og begræns mængden af information
- Bed patienten gentage de væsentligste pointer eller instrukser
- Vær respektfuld, omsorgsfuld og medfølende
Som borger eller patient kan følgende råd overvejes:
- Stil opklarende spørgsmål til den sundhedfaglige
- Gentag hvad den sundhedsfaglige siger med dine egne ord, og bed dem bekræft, at du har forstået det rigtigt
- Forbered dig på en konsultation ved at lave en liste med spørgsmål
- Få hjælp fra en ven eller et familiemedlem til at tilgå, tyde og fortolke information
- Bed om en oversætter hvis nødvendigt
- Bed om patientmaterialer eller yderligere information, for eksempel pjecer eller hjemmesider, der kan hjælpe dig med at forstå
- Vær kritisk overfor information fra internettet. Tjek altid om kilden er en pålidelig sundhedsfaglig instans
DK-NON-01057 / 07.05.2024