HPV – mere end livmoderhalskræft
Du har måske hørt om HPV (Human Papilloma Virus) og om sammenhængen mellem virussen og livmoderhalskræft. Måske ved du også, at vaccination mod HPV indgår i det danske børnevaccinationsprogram. Men der er meget mere at sige om HPV, for HPV kan også ramme voksne – med potentielt betydelige konsekvenser.
Læs mere om hvad HPV er, hvem der rammes, og hvad man kan gøre for at forebygge.

Hvad er HPV?
HPV er en virus, og en af de mest udbredte sexsygdomme vi har herhjemme. Op til 80% af alle seksuelt aktive danskere vil blive smittet med HPV en eller flere gange i livet. Virussen kan smitte ved seksuel kontakt og ved anden tæt intim kontakt, for eksempel tungekys.
En infektion med HPV giver ofte ingen symptomer og i de fleste tilfælde vil den forsvinde af sig selv. Men i nogle tilfælde bliver infektionen vedvarende. Her kan infektionen føre til kønsvorter og, mere alvorligt, til celleforandringer, som kan udvikle sig til kræft.
Der findes mere end 200 typer af HPV.
- HPV 6 og 11 er de mest almindelige lav-risiko typer. De er årsag til mere end 90% af alle kønsvorter.
- HPV 16 og 18 er de to mest kendte og aggressive typer. De er ansvarlige for ca. 70% af alle tilfælde af livmoderhalskræft.
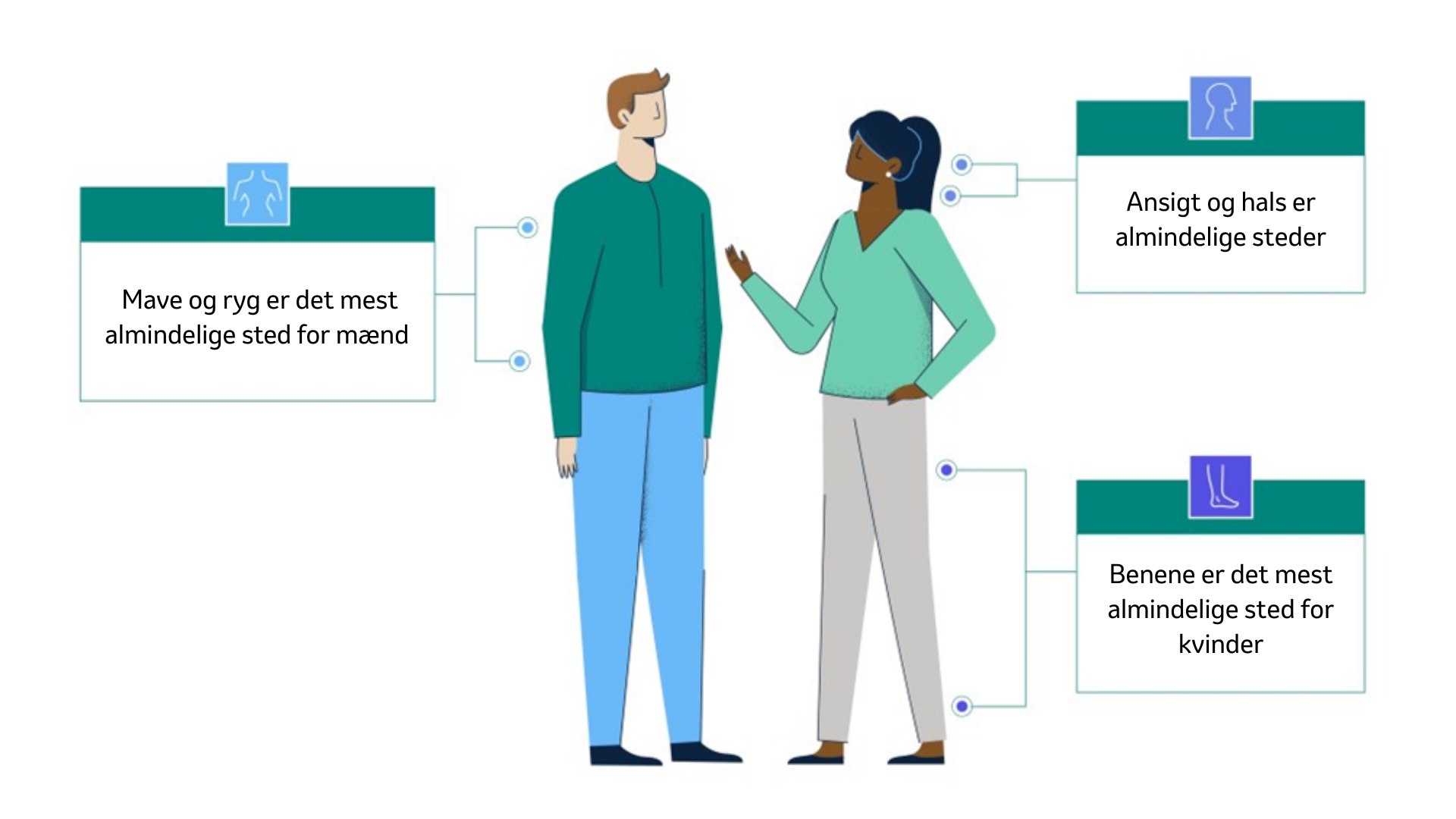
Forbindelsen til livmoderhalskræft er det som HPV er mest berygtet for, men det er langtfra den eneste kræft, som HPV kan forårsage – og det er heller ikke kun hos kvinder, at kræften kan opstå.
HPV-relateret mundsvælgkræft hos mænd i stigning
Man kan få kræft i flere dele af hovedet og halsen på grund af HPV. Som mand kan smitte med HPV blandt andet føre til peniskræft, analkræft, mund- og svælgkræft. Sidstnævnte er den mest hyppige HPV-relaterede kræftform hos mænd.
Omkring 62 % af tilfældene af kræft i mundsvælget skyldes HPV, og i de seneste år er der sket en stigning i antallet af kræft i mundsvælget på grund af HPV – særligt blandt mænd.
Udover livmoderhalskræft kan kvinder også få mundsvælgkræft efter HPV-infektion og derudover også kræft i skeden eller de ydre kønsorganer.
Begge køn kan derudover få de mindre alvorlige, men meget generende, kønsvorter. Kønsvorter kan både ligne små blomkål eller mere traditionelle vorter. De kan sidde på de ydre kønsdele, ved endetarmen eller ved eller i munden.
Cirka 10% af befolkningen vil på et tidspunkt i deres liv få kønsvorter. Og når du først har fået dem, kan de være svære at komme af med. Udbrud vender tilbage hos op mod 30% af dem, der tidligere har været smittet. Kønsvorter er mest almindelige hos mænd. Cirka 7000 mænd rammes hvert år af kønsvorter. Det er cirka dobbelt så mange som hos kvinder.
Kønsvorter behandles ved at smøre dem medicinsk opløsning eller creme og/eller ved at fryse, afklippe eller afbrænde dem.
Forebyggelse af HPV er også for voksne
HPV-infektioner kan ikke behandles, men de kan forebygges. Kondom og slikkelapper nedsætter risikoen for smitte men fjerner den ikke helt, da HPV også kan smitte via hud‑til‑hud‑kontakt.
Derudover kan HPV forebygges ved vaccination. HPV-vaccination tilbydes i dag til både piger og drenge i Danmark gennem børnevaccinationsprogrammet, og rigtig mange tager heldigvis imod tilbuddet. Men det er ikke kun børn og unge, der kan have gavn af forebyggelse. Også voksne – både mænd og kvinder – der ikke tidligere er blevet vaccineret mod HPV kan med fordel forebygge HPV.

Med høj vaccinationsdækning, screening og øget viden er der internationalt af verdenssundhedsorganisationen (WHO) sat et ambitiøst mål om eliminering af livmoderhalskræft som et folkesundhedsproblem.
Men der er fortsat et betydeligt, uudnyttet potentiale for at forebygge HPV‑relaterede sygdomme, også i Danmark. Især blandt mænd over 20 år og blandt kvinder over 40 år. Begge grupper som ikke har været omfattet af det nuværende vaccinationsprogram, men som kan blive vaccineret ved egenbetaling.
HPV er fortsat en af de mest udbredte infektioner i Danmark – ofte uden symptomer, men med alvorlige konsekvenser for nogle. En fortsat indsats for forebyggelse på tværs af køn og aldersgrupper er derfor afgørende for at reducere sygdomsbyrden og bringe os tættere på målet om færre HPV‑relaterede kræfttilfælde i fremtiden.
Februar 2026 // DK-NON-01838